Mecanismul de acțiune și clasificarea glucozidelor cardiace - o listă de medicamente, indicații de utilizare. Farmacologia clinică a glicozidelor cardiace Eficacitatea farmacologică clinică a glicozidelor cardiace este asociată cu
Bolile de inimă s-au dovedit acum a fi cele mai de temut boli din Singapore. Raportul afirmă că din toate decesele din Singapore, boala cardiacă este responsabilă pentru cele 30% decese. De fapt, sunt rapoartele îngrijorătoare și într-adevăr solicită necesitatea de a lua mai multe măsuri de precauție cu privire la boală.
Cetățenii din Singapore trebuie să-și ia măsuri de precauție făcând screening-ul vatră și să asigure medicamentele în cazurile în care se confirmă existența bolii! Printre cele mai de temut boli ale focului se numără următoarele:
1. Stop cardiac
Știai că corpul tău are un sistem electric care prezintă un compromis grav de sănătate atunci când funcționează defectuos? Când se întâmplă acest lucru, fluxul de sânge, această situație se numește stop cardiac. Această boală este cauzată de fibrilația ventriculară și îți vei auzi inima bătând rapid într-un mod neregulat. Este o afecțiune care pune viața în pericol și cel afectat poate chiar să moară în cazuri de atenție întârziată.
Simptomele sale includ colapsul brusc, lipsa respirației, pierderea pulsului și, de asemenea, pierderea cunoștinței. Este întotdeauna important să solicitați imediat asistență de la un cardiolog din Singapore.
2. Boala cardiacă hipertensivă
Boala de inimă hipertensivă este, de asemenea, printre cele mai frecvente cazuri raportate în Singapore. Boala apare atunci când aveți o tensiune arterială mare pentru o perioadă prelungită. Din cauza presiunii mari din vene, pereții venelor se îngroașă și, prin urmare, aportul de oxigen nu este suficient. Atunci când acest lucru este sporit chiar și cu depozitele de colesterol din pereți, riscurile de a avea un atac de cord agravează!
Prin urmare, este important ca toți cetățenii din Singapore să li se verifice regulat tensiunea cardiacă pentru a permite diagnosticarea precoce a acestei boli. Specialistul inimii va găsi întotdeauna o modalitate de a trata acest lucru în stadiile sale incipiente și servește întotdeauna scopului de a vă salva de pericolele viitoare!
3 Dureri în piept
Această boală este asociată cu presiunea, plenitudinea, senzația de arsură și, de asemenea, respirația scurtă. Alte simptome includ transpirații reci, greață sau chiar vărsături. Aceste simptome sunt atât de comune la singaporezi și este foarte important să ne ocupăm de asta.
Este important să vizitați o clinică specializată în inimă pentru a diagnostica dacă există astfel de boli! Întotdeauna servește mai bine să se trateze mai devreme, înainte de a fi cronic și dincolo de control.
4. Boala cerebrală
Boala cerebrală este o altă boală raportată frecvent care afectează cetățenii din Singapore. Afectează vasele de sânge și alimentarea cu sânge a creierului. De obicei provoacă accidentul vascular cerebral sau uneori hemoragia care ar putea duce la leziuni ale creierului.
Identificarea acestei boli necesită un cardiolog, deoarece simptomele vor depinde întotdeauna de poziția blocajului și de deteriorarea pe care o are asupra țesutului cerebral.
Simptomele rezultate diferă diferit, de la o durere de cap bruscă, slăbiciune pe o parte, amorțeală pe părți și chiar confuzie. De asemenea, persoanele fizice pot pierde echilibrul, pierderea vederii pe jumătate și pierderea conștienței. Această afecțiune este întotdeauna tratabilă în Singapore conform instrucțiunilor de specialitate și procedurilor de sfaturi de sănătate de la experți!
Alte pericole pentru sănătate raportate frecvent includ boala cardiacă congenitală, suflul inimii și bătăile neregulate ale inimii. Acestea sunt cazurile cel mai frecvent raportate în Singapore și este de fapt prudent să examinăm și să faceți un screening amănunțit cu privire la aceste boli.
De ce este important să faceți un screening cardiac în Singapore?
Depistarea inimii făcută de specialistul inimii din Singapore este de fapt foarte crucială pentru a examina cetățenii din Singapore. Screening-ul ajută la identificarea factorilor de risc care ar putea provoca bolile de inimă.

Clinica cardiologului cardiac va face o verificare amănunțită a indicelui de masă corporală, a tensiunii arteriale, evaluarea scalei depresiei și evaluarea somnului. Alte examinări relevante sunt examenul fizic, testul de zahăr din sânge și evaluarea colesterolului. Acest test va da de fapt starea sănătății dumneavoastră și poate fi folosit cu ușurință pentru a deduce dacă sunteți expus riscului de boală.
Când ați fost supus tuturor acestor teste în centrul de îngrijire Cardio, veți avea asigurarea și un plan mai bun în cazurile de apariție a anomaliilor cardiace. De asemenea, screening-ul facilitează vindecarea acesteia înainte de a avea un episod grav!
Găsirea clinicii potrivite de specialitate cardio cardio în Singapore
Singapore are cele mai bune clinici de specialitate cardiacă cu cei mai buni cardiologi. Sunt foarte mulți cardiologi de top, având clinicile private situate în locații prestigioase precum Centrul Medical Mount Elizabeth și Centrul Medical Farrer Park.
Aceste unități de sănătate au pus o prioritate pentru a servi viețile cetățenilor din Singapore împotriva oricărei forme de boli de inimă. Ele sunt de fapt printre cele mai importante îngrijiri cardio din Singapore. Chiar trebuie să vă bucurați de cele mai bune servicii aici, în Singapore. Vă vor servi întotdeauna în orice moment al zilei. Dacă aveți îndoieli, puteți contacta, de asemenea, personalul spitalului pentru a solicita lista directorului medicilor recomandat de cardiologul lui Singapore Mount Elizabeth.
Aceste îngrijiri cardio uimitoare vă vor asigura că sunteți îngrijit de cel mai bun cardiolog. Lista principalului cardiolog de aici este nesfârșită. Trebuie doar să-ți fie examinată inima și să te salvezi de necazurile și situațiile de risc care îți pot amenința viața.
INSTITUȚIA DE ÎNVĂȚĂMÂNT DE STAT DE ÎNVĂȚĂMÂNT PROFESIONAL SUPERIOR „ACADEMIA MEDICALĂ DE STAT VORONEZH numită după V.I. N. N. BURDENKO ROSZDRAVA»
INSTITUTUL DE ÎNVĂŢĂMÂNT SUPERIOR DE NURSING
DEPARTAMENTUL FARMACOLOGIE CLINICĂ ŞI
FARMACOLOGIE CLINICĂ IPMO
LUCRARE DE CURS
pe subiect: „Caracteristicile clinice și farmacologice ale glicozidelor cardiace. Intoxicație cu glicozide»
Completat de un student în anul 3
FVSO 302 grupe
Numar cont 06970
Smirnova Oksana Vladislavovna
Voronej, 2009
PLAN
Introducere
1 Farmacocinetică generală
2 Farmacodinamică generală
3 Indicații pentru utilizarea glicozidelor cardiace
4 Contraindicații la numirea SG
5 Interacțiunea glicozidelor cardiace cu alte medicamente. Complicații
6 Intoxicație cu glicozide. Acțiuni ale m/s pentru prevenirea, depistarea și tratarea acestuia
Bibliografie
Introducere
Conform datelor OMS, bolile cardiovasculare sunt cea mai frecventă patologie a vremurilor noastre și ocupă primul loc în ceea ce privește mortalitatea. Printre numeroasele aspecte în rezolvarea acestei probleme importante, problemele de farmacoterapie a insuficienței cardiovasculare acute și cronice sunt de o importanță deosebită. Pentru tratamentul pacienților cu diferite forme de tulburări cardiace și circulatorii, se folosesc în principal agenți cardiotonici. Printre acestea se numără glicozidele cardiace, care, fiind medicamentele cele mai valoroase, uneori indispensabile, și-au găsit aplicare largă în multe forme de insuficiență cardiovasculară. În prezent, cardiologia are numeroase medicamente eficiente din grupa glicozidelor cardiace, care au mecanisme diferite de acțiune farmacologică.
Proprietățile glicozidelor cardiace încă din 1785. descris de Whithering. El a recomandat ca acestea să fie prescrise pentru edem, dar glicozidele au fost utilizate pe scară largă în insuficiența cardiacă abia la mijlocul secolului al XX-lea.
Glicozidele cardiace sunt compuși de origine vegetală fără azot, caracterizați prin acțiune cardiotonică.
Glicozidele cardiace sunt împărțite în:
· Preparate Digitalis purpurea si grandiflora. Astfel de glicozide (digitoxină, gitoxină, gitaloxină), în comparație cu glicozidele izolate din alte tipuri de glove, sunt foarte stabile în organism, sunt relativ puțin distruse sub influența enzimelor gastrointestinale, sunt absorbite lent din canalul alimentar atunci când sunt administrate oral, drept urmare efectul apare după administrarea lor.după 8-12 ore şi durează câteva zile. Acumulându-se treptat în mușchiul inimii, după mai multe doze au cel mai puternic efect terapeutic. Ele sunt excretate din organism foarte lent și se caracterizează printr-un grad ridicat de cumul.
· Preparate Digitalis lânos. Industria medicală produce din această plantă medicamente care conțin atât glicozide individuale (lanatozide), cât și cele care conțin suma de glicozide (celanidă, digoxină, lantozidă, acetildigitoxină).
· Preparate Digitalis ruginit. Frunzele proaspăt recoltate conțin glicozide primare - digilanide A, B, C. Medicamentul care conține suma glicozidelor din acest grup este digalen-neo.
Preparate de primăvară Adonis, Muntenegru sau Adonis. Substanțele active ale lui Adonis sunt glicozide, dintre care principalele sunt cimarina, K-strofantina-β și adonitoxina, precum și glicozidele flavone (adonivernit etc.), saponinele.
Preparate de răspândire a icterului sau gri. Din el se face Cardiovalen - un preparat constând din conserva și diluat cu suc de etanol al icterului care se răspândește, adonizidă etc.
· Preparate de strophanthus - SG strophanthus se găsește în semințele mature de viță de vie, strophanthus neted, Kombe strophanthus și unele altele din familia kutrov.
Preparate de lacramioare. Principalele glicozide ale lacramioarelor sunt convalatoxina și convalazida. Glicozidele de lacramioare se caracterizeaza prin persistenta scazuta in organism si practic nu au un efect cumulativ. Atunci când sunt administrate pe cale orală, acţionează slab, prin urmare, sunt administrate în principal în/in. în același timp, au un efect rapid și destul de puternic asupra mușchiului inimii. În practica medicală, se utilizează tinctură de crin și un nou preparat galenic - corglicon, care conține cantitatea de glicozide.
1 Farmacocinetică generală
Toate glicozidele cardiace au în esență aceeași structură chimică. Molecula este formată din două părți: zahăr (glicon) și non-zahăr (aglicon). Purtătorul activității biologice a glicozidelor este agliconul, în care se disting două componente ciclice: steroid (ciclopentanperhidrofenantren) și lactona. Principala grupă funcțională este centrul electrofil din lanțul lateral C-17, care se leagă de receptori și, prin urmare, este necesar pentru manifestarea activității asemănătoare digitalei. Între glicozidele individuale, există diferențe de structură care afectează proprietățile fizico-chimice ale moleculelor, care determină caracteristicile farmacocineticii și efectele acestora.
Gliconul poate consta dintr-o moleculă de zahăr, de exemplu, ramnoză în strofantină, sau mai multe - 3 molecule de digitoxoză - în digoxină și digitoxină. Gliconii nu au efect radiotonic, dar afectează intensitatea adsorbției SG, stabilitatea legării lor de țesuturi, inactivarea și eliminarea. Principalul efect farmacologic al SG se datorează acțiunii agliconului (geninei). Pentru a implementa acțiunea cardiotropă a agliconului, este necesară prezența unui inel lactonic nesaturat, încălcarea structurii acestuia din urmă duce la o pierdere completă a activității agliconului.
Structura chimică a geninei, și anume conținutul de grupări hidroxil libere (OH) în ea, poziția lor determină solubilitatea în lipide, legarea proteinelor, transformările metabolice și durata de acțiune a fiecărui SG.
Polaritatea unei molecule depinde de numărul de grupări cetone și alcool din structura sa.
Polar (hidrofile) - glicozide cardiace care conțin 4-5 grupări hidroxil libere (strofantina K, corglicon);
Relativ polar, conţinând 2-3 grupări hidroxil libere (digoxină, izolanidă);
Nepolar, care nu conține mai mult de o grupare hidroxil liberă (digitoxină, acedoxină).
Proprietățile SG, datorită diferitelor grade de polaritate, sunt prezentate în tabel:
În clinică, preferă să folosească SG pur chimic (strofantină, digoxină, isolanidă, digitoxină), care conțin o cantitate precis cunoscută de substanță activă, deși folosesc și preparate novogalenice (korglikon), galenice (o infuzie de adonis de primăvară). , pudră de frunze de foxglove) și semisintetice (beta-metildigoxină, mediksin, strofantin-acetat, acedoxină).
Principii de bază ale farmacocineticii glicozidelor cardiace:
Regimul corect de doză în tratamentul glicozidelor cardiace poate fi selectat numai ținând cont de farmacocinetica acestora, care depinde de mulți factori:
· Proprietățile fizice și chimice ale SG;
Caracteristicile formelor de dozare și căilor de administrare;
Proprietăți genetice și dobândite (fenotipice) ale organismului;
Starea funcției tractului gastrointestinal;
Caracteristici ale hemodinamicii generale, alimentarea cu sânge a mucoasei intestinale;
Viteza de excreție renală.
2 Farmacodinamică generală
Glicozidele cardiace cresc contractilitatea miocardică, încetinesc conducerea atrioventriculară, reduc ritmul cardiac, cresc excitabilitatea mușchiului inimii. În plus, medicamentele au un efect vasoconstrictiv și un efect diuretic direct, care nu joacă un rol clinic semnificativ.
O creștere a forței contracțiilor inimii (efect inotrop pozitiv) duce la o creștere a volumului minute al inimii, o scădere a dimensiunii acesteia, a presiunii în cavități și a BCC, la o creștere a diurezei și la scăderea sau eliminarea edemului. Acest efect este independent de efectul SG asupra ritmului cardiac, eliberării sau creșterii catecolaminelor. O creștere a forței și vitezei contracțiilor inimii are loc fără o creștere a cererii miocardice de oxigen.
SG crește în mod egal contractilitatea miocardică în insuficiența cardiacă și absența acesteia. Cu toate acestea, utilizarea SG la persoanele sănătoase nu este însoțită de o creștere a debitului cardiac. pentru că valoarea sa este determinată nu numai de puterea contracțiilor inimii, ci și de frecvența acestora, de mărimea pre și postsarcină. Efectul glicozidelor cardiace asupra contractilității, excitabilității, conductivității și automatismului mușchiului inimii se explică prin suprimarea ATPazei dependente de Na + -, K + -, ducând la acumularea de ioni de calciu în celule și o creștere a activității nervul vag. Gradul de inhibare a enzimei depinde de doza de SG și de sensibilitatea individuală a țesuturilor la acestea. Glicozidele cardiace cresc perioada refractară în nodul și mănunchiul atrioventricular, ceea ce duce la afectarea conducerii atrioventriculare (scăderea frecvenței cardiace cu tahicardie supraventriculară, creșterea intervalului P-Q cu ritm sinusal, uneori blocare transversală completă).
Glicozidele cardiace provoacă îngustarea arteriolelor și venulelor, ceea ce se explică prin efectul miotrop direct al medicamentelor și prin stimularea receptorilor α-adrenergici ai mușchilor netezi. În unele cazuri, efectul vasospastic este însoțit de o creștere a tensiunii arteriale, care trebuie luată în considerare atunci când SG este administrat parenteral. În insuficiența cardiacă, în loc de vasoconstricție, CG provoacă dilatarea generalizată a vaselor de sânge ca urmare a unei slăbiri reflexe a activității simpatice. Glicozidele cardiace au un efect direct asupra reabsorbției tubulare a sodiului, care este, de asemenea, asociată cu suprimarea ATPazei dependente de Na + -, K + -. Cu toate acestea, la doze terapeutice, acest efect al SG este slab și nu are semnificație clinică semnificativă.
Medicamente.
Digitoxina este aproape complet absorbită din tractul gastrointestinal, astfel încât concentrația sa plasmatică este de 15-20 de ori mai mare decât cea după administrarea aceleiași doze de digoxină. Digitoxina este medicamentul cu cea mai lungă acțiune din grupul SG. Este legat în proporție de 97% de proteina plasmatică, ceea ce determină circulația sa pe termen lung în sânge și capacitatea sa mare de acumulare. Biotransformarea medicamentului are loc în principal în ficat. 75% din digitoxina administrată este excretată în urină, 25% în bilă.
Acțiunea digitoxinei începe la 30 de minute - 2 ore după administrarea i/v și la 4-5 ore după ingestie. Efectul maxim după administrarea intravenoasă apare după 4-8 ore, iar după ingestie - după 7-10 ore. Concentrația terapeutică în plasmă este de 14-26 ng / ml, toxică - mai mult de 34 ng / ml. timpul de înjumătățire al medicamentului variază de la 4 la 7 zile și nu depinde de funcția rinichilor. Odată cu digitalizarea treptată, un nivel stabil de concentrație a medicamentului apare după 3-4 săptămâni.
Digoxina (acedoxină, digolan, oxidigitoxină) este absorbită în principal în intestinul subțire (6-85%). Doar 20-25% din digoxină se găsește în plasmă în stare legată de proteine. Timpul de înjumătățire al medicamentului este de 36-48 de ore. În medie, 1/3 din doza luată este excretată zilnic. 80% din medicament este excretat prin urină nemodificat. Eliminarea medicamentului este proporțională cu filtrarea glomerulară.
Acțiunea digoxinei după administrarea intravenoasă începe după 15-20 de minute și efectul maxim se observă după 2-5 ore. După administrarea orală, efectul începe după 2-3 ore și atinge maximul după 4-6 ore. Concentrația terapeutică a digoxinei în plasma sanguină este de 0,8-1,6 ng/ml, concentrația toxică este mai mare de 2-2,4 ng/ml. Atunci când se calculează o singură doză, este necesar să se ia în considerare nu greutatea corporală totală, ci doar masa musculară, deoarece. medicamentul se acumulează în țesutul adipos. O concentrație stabilă de digoxină cu digitalizare lentă este atinsă în 7 zile.
Celanida (izolanidă, lanatozidă, cedilanidă) este similară ca structură chimică cu digoxina și are proprietăți farmacocinetice similare (timp de înjumătățire, căi de excreție, grad de cumul). Celanidul este oarecum mai rău decât digoxina, absorbit din tractul gastrointestinal, iar atunci când este administrat intravenos, acțiunea sa începe mai devreme.
Strofantin K este foarte solubil în apă. Se folosește numai parenteral. Strofantina K este excretată rapid prin rinichi și nu se acumulează în organism. Medicamentul are un efect redus asupra conducerii atrioventriculare și a frecvenței cardiace. Actiunea strofantinei incepe dupa 2-10 minute, ajungand la maxim dupa 0,5 - 2 ore. Strofantin K se prescrie 0,5 mg de 1-2 ori pe zi în 10-20 ml de glucoză 5-10% sau ser fiziologic.
Korglikon despre caracterul de acțiune este aproape de strophanthin. Efectul apare dupa 5-10 minute, ajungand la maxim dupa 0,5 - 2 ore. Acțiunea medicamentului este oarecum mai lungă decât strofantina. Korglikon prescrie 1 ml de soluție 0,06% în 10-20 ml de glucoză 20% de 2 ori pe zi.
3 Indicații pentru utilizarea glicozidelor cardiace
· Tratamentul formei sistolice cronice de insuficiență cardiacă cauzată de o încălcare a contractilității miocardice (miocardită, cardiodistrofie etc.) sau supraîncărcare a inimii „volum” (insuficiență valvulară, defect septal ventricular etc.);
Eficacitatea SG în forma cronică sistolică de insuficiență cardiacă rezultată din suprasolicitarea inimii cu „presiune” (stenoza arterei pulmonare, coarctația aortică etc.) este scăzută, iar în forma diastolică (pericardită exudativă, tumori miocardice etc.) este scăzută. absent.
Tahicardie supraventriculară și fibrilație atrială paroxistică. În această patologie, este de preferat să se utilizeze preparate digitalice (digoxină, digitoxină). Trebuie remarcat faptul că au un efect redus asupra conversiei fibrilației atriale în ritm sinusal și pot chiar crește durata episoadelor de fibrilație atrială paroxistică în practică. Cu toate acestea, la pacienții cu insuficiență cardiacă, acestea ajută la prevenirea fibrilației atriale.
· Tahiaritmia atrială (chiar și la pacienții cu gușă toxică difuză) – pentru reducerea frecvenței contracțiilor ventriculare și eliminarea deficitului de puls.
Flutter atrial - pentru a se traduce prin fibrilație atrială; pentru a spori blocarea atrioventriculară și a încetini frecvența contracțiilor ventriculare; pentru a reveni la ritmul sinusal normal.
Insuficiență cardiacă cu blocaj AB complet fără atacuri Adams-Stokes-Morgagni.
Mai rar, SG este prescris în scop profilactic, pentru a preveni dezvoltarea insuficienței cardiace (cu pneumonie, toxicoză, unele intoxicații, boli de inimă reumatismale etc.), deoarece glicozide, medicamente cu o amploare mică de acțiune terapeutică, deci există un risc mare de intoxicație cu acestea.
Schema de digitalizare timp de 3 zile si dozarea glicozidelor cardiace.
Dozarea SG se realizează în două etape:
În prima etapă, miocardul este saturat cu medicament, adică. creează o concentrare terapeutică. Faptul că acesta din urmă este realizat este judecat după criteriile de eficacitate. Medicamentul este administrat pacientului, concentrându-se pe o doză medie de saturație cunoscută. Digitalizarea poate fi efectuată la viteze diferite. Mai des, se folosește o rată de saturație medie (timp de trei zile) sau lentă (timp de 8 zile).
Schema de digitalizare:
1. în prima zi, se prescrie ½ (în 3-4 doze) din doza de saturație calculată pentru pacient;
2. în a doua zi, se prescrie ¼ (în 2 doze) din doza de saturație calculată pentru acest pacient și acea parte din doza din prima zi care este eliminată în prima zi (adică coeficientul de eliminare din doza administrată). în prima zi);
3. În a treia zi, se prescrie ¼ (în 2 doze) din doza de saturație calculată pentru acest pacient și acea parte din doza din prima și a doua zi care este eliminată în a doua zi (adică coeficientul de eliminare din doza totală de medicament care a fost păstrată în organism timp de 2 zile de la introducerea acestuia).
În a doua etapă, pacientul este transferat la doze de întreținere. Mai întâi este necesar să se obțină un efect terapeutic cu saturație și să se calculeze ce doză a provocat acest efect și apoi, cunoscând coeficientul de eliminare al acestei glicozide, să se determine doza de întreținere pentru un anumit pacient. După ce a calculat doza de întreținere, medicul, pe baza criteriilor de mai sus pentru eficacitatea și siguranța utilizării SG, titrează în cele din urmă doza de medicament pentru pacient.
4 Contraindicații la numirea SG
Relativ:
bradicardie severă;
extrasistole de grup;
Hipokaliemie și hipercalcemie semnificative;
Insuficiență pronunțată a conducerii atrioventriculare.
Absolut:
cardiomiopatie hipertrofică, inclusiv la nou-născuți din mame cu diabet zaharat;
intoxicație SG.
5 Interacțiunea glicozidelor cardiace cu alte medicamente
Cu agenți adrenomimetici: combinația de clorhidrat de efedrină, clorhidrat de epinefrină și hidrotartrat de norepinefrină, precum și substanțe β-adrenomimetice cu SG, poate contribui la apariția aritmiilor cardiace.
· Medicamente antiaritmice – pot crește bradicardia.
Medicamente anticolinesterazice - cu acțiunea combinată a medicamentelor anticolinesterazice cu glicozide cardiace, bradicardia crește. Dacă este necesar, poate fi eliminat sau slăbit prin introducerea sulfatului de atropină.
Glicocorticosteroizi - dacă apare hipopotasemia ca urmare a tratamentului pe termen lung cu glicocorticosteroizi, efectele nedorite ale SH pot fi crescute.
Diuretice - atunci când diureticele sunt combinate (care provoacă hipopotasemie și hipomagnezemie și creșterea concentrației de Ca2 + în sânge) cu glicozide cardiace, efectul acestora din urmă este sporit. Cu utilizarea lor simultană, trebuie respectată doza optimă. Puteți prescrie periodic diuretice care economisesc potasiu (spironolactonă, triamteren), care elimină hipokaliemia și aritmia. Cu toate acestea, se poate dezvolta hiponatremie. Odată cu utilizarea combinată a spironolactonei sau triamterenului cu digoxină, concentrația plasmatică a acesteia crește, tk. excreția medicamentului în lumenul tubilor scade, în timp ce efectele nedorite nu cresc.
Preparate cu potasiu - sub influența lor, efectele nedorite ale SG sunt reduse.
· Antagonişti de calciu - pot fi utilizaţi în tratamentul anginei pectorale provenite din SH, care cresc necesarul miocardic de oxigen. Antagoniștii de calciu reduc absorbția de oxigen de către inimă și au un efect de dilatare coronariană. Cu toate acestea, trebuie acordată atenție capacității verapamilului de a crește concentrația de digoxină în sânge și de a inhiba conducerea atrioventriculară (cu administrarea intravenoasă de verapamil). Spre deosebire de alți antagoniști de calciu, senzit, chiar și în cazul utilizării prelungite în asociere cu digoxină, nu afectează nivelul glicozidei din sânge.
Preparate de calciu - în tratamentul glicozidelor cardiace, parenterală (în special în / în) utilizarea preparatelor de calciu este periculoasă, deoarece. efectele cardiotoxice sunt intensificate (aritmie cardiacă etc.). Pentru a elimina complicațiile care s-au dezvoltat în astfel de cazuri, puteți utiliza sarea disodică a acidului etilendiaminotetraacetic, care elimină hipercalcemia.
Sarea disodica a acidului etilendiaminotetraacetic - interacțiunea anumitor preparate SG (de exemplu, digitoxină) cu sarea disodică poate scădea eficacitatea și toxicitatea SG.
Preparate cu corticotropină - poate exista o creștere a acțiunii SG.
derivați de xantină - utilizarea medicamentelor cu cafeină și teofilină (eufillin) în timpul tratamentului SH contribuie uneori la apariția aritmiei cardiace. Această combinație trebuie utilizată cu prudență.
Mineralocorticosteroizi - cu utilizarea combinată a acestui grup de medicamente cu SG, atât efectele terapeutice, cât și cele nedorite ale SG pot fi îmbunătățite, tk. se dezvoltă hipokaliemia.
· Novocainamidă - medicamentul este irațional să se prescrie pentru aritmiile ventriculare cauzate de intoxicația cu SG, deoarece se pot dezvolta asistolă și fibrilație ventriculară.
· Cărbune activat – datorită scăderii absorbției în tractul digestiv, efectul SG oral este adesea slăbit. Prin urmare, utilizarea lor simultană nu este recomandată. Există dovezi ale unei scăderi a biodisponibilității digoxinei orale cu mai mult de 95% ca urmare a administrării unei doze mari (50 g) de cărbune activat. Evident, este rațional să se utilizeze în caz de supradozaj sau intoxicație acută cu glicozide cardiace după administrarea lor orală.
Ergocalciferol - în hipervitaminoza cauzată de ergocalciferol, este posibilă creșterea acțiunii SG, datorită dezvoltării hipercalcemiei. În acest caz, este recomandabil să ajustați doza de SG.
Complicatii:
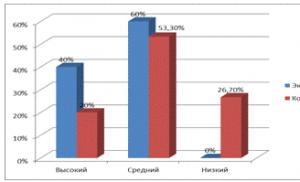
Potrivit lui V.G. Kukes (1973) în tratamentul SH, reacții secundare se dezvoltă adesea în cazurile de utilizare a lantozidei (34,2%), iar stofantina, isolanida, digoxina provoacă intoxicație la 26-29% dintre pacienții tratați. Mai mult, progresia insuficienței cardiace duce la o creștere a intoxicației cu glicozide de la 12 la 46%. Clinic, intoxicația se manifestă prin tulburări cardiovasculare (92%), dispeptice (37%) și neuropsihiatrice (8,4%). Dintre tulburările cardiovasculare, cel mai des se remarcă extrasistola atrială (12%) și extrasistola ventriculară (73%). 11,6% dintre pacienți au dezvoltat tahicardie supraventriculară paroxistică, 15,5% - tulburări de conducere. O trăsătură caracteristică a intoxicației cu glicozide este o scădere a diurezei zilnice. Cu un efect iritant ridicat, SG, atunci când este utilizat, provoacă tulburări în funcțiile tractului gastrointestinal. Apar pierderea poftei de mâncare până la dezvoltarea anorexiei, greață, vărsături, diaree, dureri abdominale, gastralgie. Glicozidele provoacă tulburări de somn la 81% dintre pacienți, iar cu utilizarea prelungită a preparatelor digitalice este posibilă dezvoltarea psihozei sau a tulburărilor mintale. Uneori, aceste medicamente provoacă o tulburare a vederii culorilor, iar în cazuri severe - paralizie retrobulbară, leziuni ale nervului optic, tulburări de auz, dezvoltarea nevralgiei trigemenului, sciaticului, nervului ulnar și lombalgiei.
SG au un efect toxic asupra funcției renale - posibil dezvoltarea insuficienței renale.
Cele mai frecvente încălcări în cazul unei supradoze de glicozide cardiace se dezvoltă din partea sistemului cardiovascular. Deci preparatele digitalice la 10% dintre pacienți provoacă dureri presante în regiunea inimii.
Sub influența SH, metabolismul electrolitic este perturbat, la care mușchiul inimii este în primul rând sensibil, iar dezvoltarea hipokaliemiei și hipercalcemiei este punctul principal în apariția tulburărilor de ritm cardiac. Tulburările de ritm cardiac se manifestă sub formă de bradicardie, extrasistolă, sinusală, paroxistică, tahicardie atrială și ventriculară. O complicație formidabilă a terapiei digitalice este fibrilația ventriculară, care este fatală. În tratamentul glicozidelor cardiace, 3% dintre pacienți dezvoltă bradicardie, mai mult de jumătate dezvoltă blocaj atrioventricular.
Complicații alergice cauzate de FH. Se dezvoltă extrem de rar și sunt de natură blândă. Poate apariția unei erupții cutanate - eritematoasă, papulară, dezvoltarea urticariei și edem Quincke, mâncărime. Persoanele cu hipersensibilitate au uneori frisoane, piele palidă, extremități reci.
6 Intoxicație cu glicozide. Acțiuni ale m/s pentru prevenirea, depistarea și tratarea acestuia
Odată cu utilizarea SG, aproximativ unul din patru pacienți care primesc aceste medicamente experimentează fenomene de supradozaj. Principalul motiv pentru un procent atât de mare de intoxicație cu glicozide este amplitudinea mică a acțiunii lor terapeutice.
Mecanismul de intoxicație este asociat cu o inhibare puternică (60% sau mai mult) a funcției membranei ATPază dependentă de Na + -, K + - în inimă, sistemul nervos central și alte organe. Activitatea inhibitoare a pompei Na + -, K + -, dozele toxice de SG perturbă eliminarea sodiului din celulă (excitabilitate crescută), care a intrat în ea în procesul de excitare și revenirea potasiului (apare hiposistola, procesele metabolice sunt inhibate, polarizarea membranelor celulare scade), eliberate din aceasta în momentul repolarizării membranei. Crește semnificativ intrarea calciului în celulă din cardiomiocite în timpul diastolei, relaxarea miofibrilelor scade (apare hipodiastolă). O concentrație în exces de calciu liber în interiorul celulei favorizează eliberarea diferitelor enzime proteolitice din lizozomi, ceea ce duce la deteriorarea structurală a celulelor și apariția focarelor de necroză, care este o altă cauză a hiposistolei. Potasiul este un antagonist, iar calciul este un sinergic al efectului toxic al SG, deoarece. primul activează, iar al doilea inhibă activitatea ATPazei membranare.
Hipodiastolul și hiposistolul perturbă procesul de expulzare a sângelui din cavitățile ventriculilor, crescând presiunea diastolică finală. Ca urmare, fluxul sanguin sub endocard este perturbat, ceea ce agravează ischemia miocardică. Frecvența contracțiilor nu crește, deoarece. activitate crescută a nervului vag și nu compensează scăderea debitului cardiac, ca în insuficiența cardiacă. Cu intoxicație severă, insuficiența circulatorie și toate consecințele acesteia se dezvoltă din nou: hipoxie, cianoză, dificultăți de respirație etc.
În doze toxice, SG are un efect vasoconstrictor asupra vaselor, datorită capacității lor de a crește eliberarea de catecolamine. O creștere a tonusului venos crește preîncărcarea, iar o creștere a tonusului arterial crește postîncărcarea inimii.
Un rol important în realizarea efectelor toxice ale glicozidelor cardiace îl joacă influența acestora asupra sistemului nervos central și periferic. Pătrunzând în creier, glicozidele interacționează cu Na + -, K + - ATP-aza de pe suprafața neuronilor și la terminațiile axonilor acestora și modifică astfel intensitatea eliberării neurotransmițătorilor și condițiile de funcționare a neuronilor. Dozele toxice de SG inhibă semnificativ Na + -, K + - ATP-aza și în mușchii scheletici. Acest lucru perturbă întoarcerea potasiului în celulă și, prin urmare, crește nivelul de potasiu extracelular, ceea ce poate duce la hiperkaliemie periculoasă, provocând o încălcare a activității cardiace.
Simptomele intoxicației nu diferă atunci când se utilizează diferite glicozide cardiace. Ele sunt împărțite condiționat în mai multe grupuri:
Fenomene cardiace de intoxicație - tulburări de ritm (semne inițiale: bradicardie, prelungirea ECG a intervalului P-Q, scăderea S-T, T negativ; sunt urmate de extrasistole ganglionare și atriale, tahicardie atrială, bloc atrioventricular), reluarea cardiacă și apariția semne de insuficiență coronariană.
Simptome dispeptice ale intoxicației - anorexie, greață, vărsături, diaree, dureri abdominale.
Fenomene neurologice - oboseală, cefalee, slăbiciune musculară, tulburări de vedere, frică, delir, halucinații, convulsii.
Extrem de rare - trombocitopenie, vasculită alergică, ginecomastie etc.
Abordarea tratamentului intoxicației cu SG depinde de severitatea otrăvirii acestora.
Dacă o asistentă, observând un pacient care ia SG, a observat cel puțin unul dintre simptomele descrise mai sus, atunci ea este obligată să raporteze imediat acest lucru medicului.
Primul grad de severitate al intoxicației: clinic - bradicardie ușoară; pe ECG, intervalul P-Q s-a prelungit la 0,18-0,2 ms, o ușoară scădere a S-T.
În caz de supradozaj ușor - medicamentul poate fi anulat pentru scurt timp sau doza sa redusă - m / s urmează îndeaproape prescripția acestui medic.
Gradul II de severitate: clinic - anorexie, greață, diaree, bradicardie în creștere, oboseală, cefalee, nevralgie. Pe ECG - bloc atrioventricular grad I - II, o scădere bruscă a S-T, T negativ, extrasistole.
Tratament: glicozidul trebuie anulat. M / s, așa cum este prescris de un medic, injectează emetice (sirop de rădăcină de vărsături, sare de masă); tanin, cărbune activat - aceste medicamente formează complexe neresorbabile, laxative (ulei de vaselină, sare Epsom și sare Karlovy Vary). Sunt prescrise indiferent de calea de administrare a SG, deoarece atunci când sunt administrate intravenos, participă la circulația enterohepatică. Apoi se administrează medicamente care leagă glicozidele care circulă în sânge - unithiol, digibind și preparate de potasiu - clorură de potasiu, panangin, asparkam, un amestec polarizant.
Al treilea grad de severitate: clinic - simptome de insuficiență cardiacă și coronariană, vărsături indomabile, simptome „oculare”, halucinații, afazie, convulsii; pe ECG - extrasistole atriale și ganglionare, tahicardie atrială, bloc atrioventricular complet.
În acest caz, SG este imediat anulat și este prescris un alt agent cardiotonic (dopamină, glucagon). M / s, așa cum este prescris de un medic, administrează medicamente, ca în gradul doi de severitate al intoxicației + medicamente care reduc concentrația de calciu în sânge și miocard (citrat de sodiu, Trilon B); medicamente care elimină simptomele intoxicației - difenin, atropină, lidocaină, verapamil (împotriva aritmiei). Terapie simptomatică suplimentară.
Prevenirea intoxicației cu SG.
Constă în prescrierea lor rațională, luând în considerare contraindicațiile și factorii de toleranță scăzută, dozarea corectă cu monitorizarea atentă a efectului tratamentului. Efectuarea de activități care vizează creșterea toleranței la SH, precum și utilizarea agenților care îmbunătățesc metabolismul miocardic, numirea veroshpiron în combinație cu GCS și diuretice în insuficiența cardiacă severă și hiperaldosteronismul secundar, administrarea profilactică de săruri de potasiu, panangin, uneori un amestec polarizant, unitiol, de la o anulare în timp util a medicamentelor care reduc toleranța la glicozide; în scopul prevenirii aritmiilor postdefibrilatoare – anularea în timp util a preparatelor digitalice.
În scopuri preventive, o asistentă trebuie să monitorizeze aportul precis și în timp util de glicozide de către pacienți. Asigurați-vă că pacientul nu dezvoltă tahipnee și ortopnee, astfel încât pulsul să revină la normal, să nu existe deficit de puls, respirație șuierătoare în plămâni și edem, cianoză. Asistenta observă diureza pacientului.
Bibliografie
1. Belousov Yu.B., Moiseev V.S., Lepakhin V.K. „Farmacologie clinică și farmacoterapie”. Ediția a doua, corectată și mărită. M., Editura Universum, 2002.
2. Mihailov I.B. Manual „Farmacologie clinică” pentru studenții facultăților de pediatrie și medicină ale universităților de medicină. SPb., „Foliant” 2003.
3. Baltkais Ya.Ya., Fateev V.A. „Interacțiunea substanțelor medicamentoase” M., „Medicina” 2003.
4. Evdokimov P.K., Makhsumov M.N. „Un scurt ghid pentru glicozidele cardiace” M., „Medicina” 2003.
5. Zmushko E.I., Belozerov E.S. „Complicații de droguri” Sankt Petersburg, „Peter”, 2004.
6. Metelitsa V.I. „Manual de farmacologie clinică a medicamentelor cardiovasculare” ediția a doua. M., „BINOM”; Sankt Petersburg „Dialectul Nevski” 2003
7. Abramova G.D. „Farmacologia clinică a glicozidelor cardiace”. Textul prelegerilor. A doua editie. Ceboksary, Ed. Universitatea Chuvash 2004
8. Radar „Enciclopedia drogurilor”. Redactor-șef Vyshkovsky G.L. M., LLC „RLS 2005” 2004
Planul cursului
1. Conceptul de insuficienta circulatorie.
2. Principalele grupe de medicamente pentru tratamentul insuficientei circulatorii.
3. Farmacologia clinică a glicozidelor cardiace.
4. Farmacologia clinică a medicamentelor cardiotonice non-glicozide.
5. Farmacologia clinică a diureticelor utilizate pentru tratarea ICC.
Insuficienta cardiaca - Acesta este un sindrom patologic în care activitatea inimii nu asigură necesarul de oxigen al organismului, mai întâi în timpul efortului și apoi în repaus.
Principalele grupuri de medicamente pentru tratamentul insuficienței circulatorii:
1. Inhibitori ECA.
2. Blocante ale receptorilor de angiotensină-2.
3. B-blocante.
4. Glicozide cardiace.
5. Agenți cardiotonici non-glicozidici.
6. Antagonişti de aldosteron.
7. Diuretice.
Reprezentanții grupului:
1. preparate din purpureea foxglove (digitoxină);
2. preparate lânoase pentru lună (digoxină, celanidă);
3. preparate de foxglove ruginita (digalen-neo);
4. preparate din strophanthus (strophanthus);
5. preparate din lacramioare (Korglikon);
6. Preparate de Adonis (iarba Adonis de primăvară);
7. preparate de icter (cardiovalen);
8. preparate din ceapa de mare (meproscillarin).
Farmacodinamica:
1. inhibarea enzimei Na + -, K + -ATP în membranele cardiomiocitelor ® creșterea conținutului de ioni de sodiu în celule și scăderea ionilor de potasiu;
2. creșterea conținutului de ioni de sodiu în cardiomiocite ® activarea schimbului transmembranar de ioni de sodiu și calciu ® creșterea ionilor de calciu în celule;
3. creșterea ionilor de calciu în celule ® contractilitate crescută a cardiomiocitelor ® cardiotonic ( inotrop pozitiv) acţiunea glicozidelor cardiace (implementată cu inhibarea Na + -, K + -ATP cu 35 - 40%, şi cu inhibare mai mare ® hiperkaliemia);
4. Întărirea contractilității cardiomiocitelor ® întărirea funcției de pompare a inimii ® creșterea volumului stroke al inimii și creșterea presiunii hidraulice pe zona baroreceptoare;
5. efect direct asupra nucleului central al nervului vag ® încetinind ritmul cardiac (în cea mai mare măsură - digitoxină și digoxină);
6. activarea tonusului sistemului nervos parasimpatic și sensibilitatea crescută a receptorilor colinergici la acetilcolină ® încetinind automatismul nodului sinoatrial ® efectul cronotrop negativ al glicozidelor asupra inimii;
7. încetinirea timpului de conducere atrioventriculară ® efect dromotrop negativ al glicozidelor;
8. excitabilitate miocardică crescută ® efect batmotrop pozitiv al glicozidelor.
Efectele farmacologice ale glicozidelor cardiace(implementarea efectelor inotrope pozitive și negative crono- și dronotrope):
1. creșterea volumului inimii și a volumelor minute ale inimii;
2. scăderea presiunii telediastolice în ventriculul stâng;
3. scăderea volumului rezidual de sânge în ventriculul stâng;
4. o creștere a fluxului sanguin coronarian datorită creșterii timpului de relaxare diastolică și scăderii tensiunii arteriale;
5. îmbunătățirea aportului de sânge la rinichi și creșterea diurezei ® scăderea BCC ® scăderea întoarcerii venoase la inimă ® scăderea sarcinii;
6. Scăderea întoarcerii venoase la inimă ® Scăderea distensiei cavității ventriculului stâng al inimii în timpul diastolei ® Scăderea tensiunii miocardice pentru a ejecta sânge în aortă;
7. descărcarea circulației pulmonare ® îmbunătățirea schimbului de gaze în plămâni ® eliminarea dificultății respiratorii;
8. eliminarea dificultății respiratorii ® creșterea oxigenului din sânge și scăderea dioxidului de carbon ® scăderea excitației centrilor respirator și vasomotor ® scăderea tonusului vascular periferic ® scăderea postîncărcării miocardului;
9. Pe ECG: prelungirea intervalului PQ, scăderea amplitudinii undei T și o ușoară deprimare a segmentului ST.
Farmacocinetica
Digoxină:
1. atunci când se administrează oral:
Biodisponibilitate - 60-80%;
Debutul de acțiune este în 1,5-3 ore;
Efectul maxim este după 6-8 ore;
Durata de acțiune - 8-10 ore;
2. cu introducerea / m:
Biodisponibilitate - 70-85%;
Începutul acțiunii - în 45-120 de minute;
Efectul maxim este după 4-8 ore;
3. cu / în introducere:
Începutul acțiunii - în 5-30 de minute;
Efectul maxim - în 20 30 de minute;
Durata de acțiune - până la 5 ore;
4. pătrunde în bariera hemato-encefalică;
5. metabolizat în ficat;
6. excretat în bilă și urină;
7. se acumulează în organism.
Digitoxină:
1. atunci când se administrează oral:
Biodisponibilitate - 100%;
Începutul acțiunii - în 2-3 ore;
Efectul maxim este după 8-14 ore;
Durata de acțiune - până la 14 zile;
2. legatura cu proteinele plasmatice sanguine - 90-97%;
3. metabolizat în ficat;
4. cea mai mare parte a medicamentului nemodificat este excretată în bilă în intestin, unde este reabsorbită și circulația enterohepatică continuă până când toată digitoxina care nu este asociată cu proteinele plasmatice este metabolizată în ficat;
5. excretat prin urină și bilă;
6. se acumulează în organism.
Strofantin :
1. atunci când sunt luate pe cale orală- biodisponibilitate - nu mai mult de 5% ® se utilizează numai parenteral.
2. cu / în introducere:
Începutul acțiunii - în 2-10 minute;
Efectul maxim - în 15 30 de minute;
Durata acțiunii - 1,5-3 ore sau mai mult;
1. excretat prin urină nemodificat;
2. nu se acumulează în organism.
Indicatii de utilizare:
1. Insuficiență cardiacă acută și cronică(din cauza unei încălcări a funcției contractile a inimii sau a supraîncărcării inimii cu sânge).
2. Prevenirea și tratamentul tahicardiei și tahiaritmiei supraventriculare.
3. Translatarea fibrilației atriale paroxistice într-o formă permanentă.
4. Controlul ritmului cardiac cu o formă constantă de fibrilație atrială.
Efect secundar:
1. încetinirea conducerii atrioventriculare și dezvoltarea blocajului AV de gradul I-III;
2. extrasistolă atrială;
3. extrasistolă ventriculară după tipul de bigemie și trigemenie;
4. fibrilația ventriculară a inimii;
5. stop cardiac în sistolă (contractură calcică a inimii);
6. tulburări dispeptice (pierderea poftei de mâncare, greață, vărsături, diaree);
7. efecte toxice asupra sistemului nervos central (dureri de cap, amețeli, vedere încețoșată, dureri în partea inferioară a feței, convulsii, halucinații).
Contraindicatii
I. Contraindicatii relative:
1. bradicardie ascuțită;
2. extrasistolă de grup;
3. hipokaliemie severă;
4. hipercalcemie severa;
5. I bloc AV grad II-III.
II. Contraindicatii absolute:
1. cardiomiopatie hipertrofică;
2. intoxicație cu glicozide cardiace;
3. sindrom WPW;
4. tireotoxicoza;
5. extrasistolă ventriculară;
6. fibrilație ventriculară;
7. amiloidoza inimii;
8. stenoză valvulară cu scădere bruscă a debitului cardiac
9. infarct miocardic acut.
Interacțiuni cu alte grupe de medicamente:
1. Combinațiile de glicozide cardiace cu tiazide și diuretice de ansă sunt periculoase ® dezvoltarea hipokaliemiei și, eventual, a hipercalcemiei și hipomagnezemiei.
2. Adrenomimeticele (adrenalina, norepinefrina), metilxantinele (teofilina etc.) cresc sensibilitatea miocardului la glicozidele cardiace si cresc riscul de a dezvolta intoxicatie cu glicozide.
3. AINS, chinidina, anticoagulantele directe și indirecte, sulfonamidele înlocuiesc glicozidele cardiace din asocierea lor cu proteinele plasmatice din sânge și cresc riscul de apariție a intoxicației cu glicozide.
4. Antiacidele, colestiramina, aminoglicozidele și tetraciclinele formează complexe neabsorbabile cu glicozidele cardiace în intestin și le reduc drastic biodisponibilitatea.
5. Medicamente - inductori de metabolism (fenobarbital, butadionă, rifampicină etc.), accelerează biotransformarea glicozidelor cardiace în ficat și reduc eficacitatea acestora.
6. Combinații raționale:
Cu preparate de potasiu, vitamine din grupa B, E, steroizi anabolizanți, orotat de potasiu, riboxină, carnitină și alți agenți sinergici ai glicozidelor cardiace;
Cu medicamente diuretice care economisesc potasiu pentru prevenirea hipokaliemiei;
Cu inhibitori ai ECA și tiazidice sau diuretice de ansă pentru a spori efectul în insuficiența cardiacă.
Glicozide cardiace (gr. glikys - dulce) - compușii de origine vegetală fără azot, care au efect cardiotonic asupra miocardului decompensat, sunt utilizați pentru tratarea insuficienței cardiace.
Termenul „insuficiență cardiacă” se referă la un grup de stări patologice care diferă în mecanismul de dezvoltare, în care inima își pierde treptat capacitatea de a asigura o aprovizionare adecvată cu sânge organelor și țesuturilor. Cea mai frecventă formă este insuficiența cardiacă datorată disfuncției sistolice ventriculare stângi. Cu această patologie, debitul cardiac scade, preîncărcarea, frecvența cardiacă, creșterea volumului sanguin circulant, vasoconstricția arterială și hipertrofia miocardică.
Insuficiența cardiacă afectează 0,5-2% din populație, 10% dintre persoanele în vârstă și senile. Incidența anuală ajunge la 300 de cazuri la 100 de mii de populație, mortalitatea - de la 15 la 50%, în funcție de severitatea cursului. Speranța medie de viață după diagnostic este de 1,7 ani pentru bărbați și 3,2 ani pentru femei.
Sursele naturale de glicozide cardiace sunt lupusul purpuriu (Europa de Vest), fulgerul cu flori mari (partea europeană a Rusiei, Caucazul de Nord, Urali), fulgerul lânos (Peninsula Balcanică, Moldova, Transnistria), răspândirea icterului (partea europeană a Rusiei, Asia Centrală). , Crimeea, Caucazul de Nord ), adonis de primăvară (banda de mijloc și la sud de partea europeană a Rusiei, Ucraina, Ciscaucasia, Asia Centrală, Siberia), lacramioare de mai (partea europeană a Rusiei. Caucaz), Kombe strophanthus (arborele- ca liane din Africa de Est), ceapa de mare (mediteraneană).
Proprietățile medicinale ale plantelor care conțin glicozide cardiace erau cunoscute în Egiptul antic. Timp de 1600 de ani î.Hr. Squill a fost folosit pentru proprietățile sale iritante ca emetic, laxativ, antiinflamator și diuretic.
Utilizarea glicozidelor cardiace în medicina științifică a început la sfârșitul secolului al XVIII-lea. În 1785, a fost publicată o monografie a medicului englez William Withering (1741-1799): „Report on foxglove and some therapeutic aspects of its action: notes from practice in the treatment of edeme and some other diseases”. Withering a analizat cazurile a 163 de pacienți. Toți au suferit de hidropizie și au primit pulbere sau infuzie de frunze mov de vulpe în scop terapeutic. Withering a descris mai întâi regulile de colectare a plantelor și de pregătire a formelor de dozare; a indicat doza de pudră de frunze de foxglove (0,12-0,36 g de 2 ori pe zi) și regimul de aplicare („se prescrie până când apar semne de intoxicație, apoi se anulează pentru o perioadă”). Cartea enumeră, de asemenea, simptomele intoxicației (vărsături, agitație, tulburări de vedere a culorilor, incontinență urinară, bradicardie, convulsii) și ridică problema necesității unui tratament individual. Withering a constatat că glovele crește contracțiile inimii, iar efectul său diuretic în hidropizie este secundar. Withering a aflat despre efectul vindecător al frunzelor de vulpe dintr-o listă de ierburi folosite de o vrăjitoare din Shropshire. În 1875, Oswald Schmideberg a izolat digitalis glicozid digitoxina.
În Rusia, studiul lupusului ca remediu pentru inimă a început în 1785 de către chirurgul S.A. Reich.
Dezvoltarea zonelor geografice ale lumii vegetale a contribuit la descoperirea de noi plante care conțin glicozide. În 1865, D. Livingston și D. Kirk au descris acțiunea bradicardică a otravii săgeții africane din semințele strophanthusului neted. Kirk a observat o schimbare în modul în care funcționa inima lui de fiecare dată când se spăla pe dinți cu periuța de dinți care se afla în geantă lângă mostrele de venin de strophanthus.
În același an, un profesor la Academia de Medicină Militară din Sankt Petersburg, Evgeny Ventseslavovich Pelikan, a prezentat dovezi ale unui efect specific asupra inimii strophanthusului, iar un an mai târziu, oleandru. În 1885-1890. Omul de știință englez Thomas Fraser a izolat strofantina.
La sfârşitul secolului al XIX-lea, clinica S.P. Botkin, în care laboratorul experimental era condus de I.P. Pavlov. Elevii S.P. Botkin și I.P. Pavlova a stabilit un efect favorabil asupra circulației sângelui adonis (N.A. Bubnov), elebor (N.Ya. Chistovici), kendyr (D.A. Sokolov).
În 1896, fondatorul Departamentului de Farmacologie al Universității din Tomsk, P.V. Burzhinsky, a descoperit că glicozida periplocină, izolată de chimistul E.A. Lehman de la rădăcina rădăcinilor grecești, acționează asupra inimii precum glicozidele digitale, a descris fazele de tranziție și toxice ale intoxicației cu glicozide cardiace.
În anii 20 ai secolului XX N.V. Vershinin și-a propus să înlocuiască mov-vulpea din Europa de Vest cu gula domestică cu flori mari, în timpul Marelui Război Patriotic N.V. Vershinin, E.M. Dumenova, D.D. Yablokov a introdus în practica medicală preparate pentru icter, care, ca și strofantina, au un efect terapeutic în tulburările acute ale activității cardiace.
Plantele conțin glicozide cardiace primare (autentice). În procesul de uscare și depozitare a plantelor, 1 moleculă de glucoză este separată de glicozide cardiace și se formează glicozide cardiace secundare. În practica medicală se folosesc glicozide cardiace primare și secundare.
Moleculele de glicozide cardiace constau din două părți - zahar (glicon) și non-zahăr (aglicon), legate printr-o legătură eterică.
Gliconele afectează farmacocinetica glicozidelor cardiace. Ele sunt reprezentate de zaharuri larg distribuite în natură - D-glucoză, D-fructoză, D-xiloză, L-ramnoză, precum și zaharuri care fac parte doar din glicozide cardiace - D-digitoxoză, D-cimaroză, D-oleandroză. Glicozidele cardiace cu zaharuri specifice suferă biotransformări în ficat mai lent și durează mai mult. În glicozidele de polișă și oleandru, reziduurile de acid acetic sunt atașate de zaharuri.
Agliconii sunt purtători ai activității biologice, dar afectează și farmacocinetica glicozidelor cardiace. Au o structură de steroizi cu o configurație cis a inelelor (ciclopentanperhidrofenantren). Grupările metil și aldehide din inelul steroizi măresc efectul cardiotonic.
Important pentru farmacodinamia glicozidelor cardiace este inelul lactonic nesaturat atașat la poziția C 17 a nucleului steroidului. Se numesc glicozide cardiace cu un inel de lactonă cu cinci membri cardenolide. Substanțele care conțin un inel lactonic cu șase atomi sunt clasificate ca bufadie-nolide. Cardenolidele sunt majoritatea glicozidelor cardiace. Bufadienolidele găsite în secreția glandelor de piele de squill, elebor și broasca (Bufo). Animalele în evoluție au început să sintetizeze glicozide cardiace ca mijloc de protecție împotriva prădătorilor.
Numărul de hidroxili din agliconi determină polaritatea acestora și, în consecință, solubilitatea lor în lipide și apă.
FARMACODINAMICA GLICOZIDELOR CARDIACE ÎN DOZE TERAPEUTICE
Efectul glicozidelor cardiace asupra inimii
Glicozidele cardiace au inotrop pozitiv, tonotrop. efecte cronotrope și dromotrope negative.
Acțiune inotropă pozitivă (cardiotonă, sistolică).
Glicozidele cardiace au un inotrop pozitiv (greacă /s, gen " inos - fibre, mușchi; tropos - direcție) influențează insuficiența cardiacă și, de asemenea, crește contracția unei inimi sănătoase.
La persoanele sănătoase, glicozidele cardiace concomitent cu o creștere a funcției contractile a miocardului provoacă bradicardie și spasm ale arterelor periferice, prin urmare, volumul minut al sângelui scade, iar creșterea activității cardiace are ca scop depășirea rezistenței vasculare crescute și nu este. însoțită de o îmbunătățire a fluxului sanguin în organe.
În insuficiența cardiacă, glicozidele cardiace, reducând tonusul simpatic crescut și formarea excesivă de catecolamine și angiotensină II, normalizează ritmul cardiac, contribuie la extinderea arterelor și reduc rezistența acestora. Ca rezultat, contracțiile crescute ale miocardului decompensat îmbunătățesc alimentarea cu sânge a organelor.
Sub influența glicozidelor cardiace, sistola devine mai energică și mai scurtă, curba Frank-Starling (dependența forței contracțiilor inimii de tensiunea arterială în cavitatea ventriculară) se deplasează în sus și la stânga. Astfel, în tratamentul insuficienței cardiace, creșterea debitului sistolic se datorează nu întinderii crescute a fibrelor musculare (dilatație tonogenă), ci creșterii contractilității miocardice. Aceasta are o mare importanță terapeutică, deoarece cu dilatarea severă a ventriculului stâng (volum diastolic final peste 260 ml) sau creșterea presiunii diastolice terminale în cavitatea acestuia peste 18-20 mm Hg. mecanismul Frank-Starling nu mai funcționează. Umplerea ulterioară a ventriculilor cu sânge determină o scădere a debitului cardiac, insuficiență mitrală și o creștere a nevoii inimii de oxigen.
Glicozidele cardiace au efect cardiotonic, modificând metabolismul electroliților și bioenergetica miocardului contractil. Ele intensifică contracțiile mușchilor papilari izolați, benzile vârfului miocardului și inima embrionului, atunci când sistemul conducător și aparatul nervos nu s-au dezvoltat încă.
18.1.
GLICOZIDE CARDIACĂ (FARMACOLOGIE)
Digitoxină, digoxină (Lanoxin, Lanicor, Dilanatsin), lanatozid C (Celanide, Isolanide), ouabain (Strophanthin K), corglicon.
Glicozidele cardiace sunt compuși ai structurii steroizilor izolați din materiale vegetale. Infuziile digitalice care conțin glicozide cardiace au fost folosite de mult timp în medicina populară pentru a elimina edemul și senzațiile de întrerupere a activității inimii. În medicina clinică, aceste medicamente au fost utilizate pentru prima dată cu succes la sfârșitul secolului al XVIII-lea de către W. Withering la pacienții cu insuficiență cardiacă. Descoperirea proprietăților cardiotonice și diuretice ale preparatelor digitalice este încă considerată una dintre cele mai importante în medicină din punct de vedere al semnificației.
Glicozidele cardiace sunt obținute din materii prime medicinale pe bază de plante, în special, din diverse tipuri de lupă (violet, ruginit și lânos), din strophanthus (neted, Kombe), lacramioare, ceapă de mare etc.
Glicozidele cardiace constau dintr-o parte fără zahăr (aglicon sau genină) și zaharuri (glicon). Agliconul are o structură steroidică (ciclopentanper-hidrofenantren) și în majoritatea glicozidelor este asociat cu un inel lactan nesaturat. Structura agliconului determină proprietățile farmacodinamice ale glicozidelor cardiace, inclusiv acțiunea lor principală - cardiotonică. Solubilitatea în apă, lipide și, ca urmare, capacitatea de a fi absorbită în intestin, biodisponibilitatea, capacitatea de acumulare, excreția sunt determinate
sunt parte zaharoasă, care afectează și activitatea și toxicitatea glicozidelor cardiace.
Glicozidele cardiace, care acționează asupra miocardului, provoacă următoarele efecte principale.
Efect inotrop pozitiv (din greacă. inos - fibre, muschi; tropos - direcție) - o creștere a forței contracțiilor inimii (întărirea și scurtarea sistolei). Acest efect este asociat cu acțiunea directă a glicozidelor cardiace asupra cardiomiocitelor.
„Ținta” pentru glicozidele cardiace este Na dependent de magneziu+ , K + -ATPaza localizata in membrana cardiomiocitelor. Această enzimă transportă ioni de Na + afară din celulă în schimbul lui K + care intră în celulă.
Glicozidele cardiace inhibă Na+ , K + -ATPaza, în urma căreia transferul ionilor prin membrana celulară este întrerupt. Acest lucru duce la o scădere a concentrației de ioni de K + și o creștere a concentrației ionilor de Na + în citoplasma cardiomiocitelor. În mod normal, ionii de Ca sunt schimbati în cardiomiocite. 2+ (excretat din celulă) la ionii de Na + (intra in celula). În același timp, ionii de Na + intră în celulă de-a lungul unui gradient de concentrație. Cu o scădere a gradientului de concentrație pentru ionii de Na + (datorită concentrației crescute de Na + în celulă), activitatea acestui schimb scade și concentrația ionilor de Ca 2+ cresterea citoplasmei celulei. Ca urmare, mai mult Ca 2+ este depus în reticulul sarcoplasmatic și eliberat din acesta în citoplasmă în timpul depolarizării membranei. ionii de Ca 2+ se leagă de troponina C a complexului troponină-tropomiozină al cardiomiocitelor și, prin modificarea conformației acestui complex, elimină efectul său inhibitor asupra interacțiunii actinei și miozinei. Astfel, o creștere a concentrației ionilor de calciu duce la o activitate mai mare a proteinelor contractile și, ca urmare, la o creștere a puterii contracțiilor cardiace. O creștere a debitului cardiac duce la o îmbunătățire a aportului de sânge către organe și țesuturi, iar hemodinamica miocardului în sine este normalizată.
Efect cronotrop negativ (din greacă. cronos - timp) - încetinirea contracțiilor inimii și prelungirea diastolei, asociate cu influențe parasimpatice crescute asupra inimii (creșterea tonusului vag). Efectul cronotrop negativ al glicozidelor cardiace este eliminat de atropină. Datorită scăderii frecvenței cardiace și prelungirii diastolei, se creează condiții care favorizează restabilirea resurselor energetice miocardice în timpul diastolei. Se stabilește un mod de funcționare mai economic al inimii (fără creșterea consumului de oxigen miocardic).
Efect dromotrop negativ (din greacă. dromos - drum). Glicozidele cardiace au atât direct cât și asociat cu o creștere a tonusului vagal un efect deprimant asupra sistemului de conducere al inimii. Glicozidele cardiace inhibă conducerea nodului atrioventricular, reduc viteza de excitație de la nodul sinusal ("pacemaker") la miocard. În doze toxice, glicozidele cardiace pot provoca bloc atrioventricular complet.
În doze mari, glicozidele cardiace cresc automatismul cardiomiocitelor (creșterea automatității fibrelor Purkinje), ceea ce poate duce la formarea de focare ectopice (suplimentare) de excitație și la apariția unor contracții extraordinare suplimentare (extrasistole).
În doze mici, glicozidele cardiace reduc pragul excitabilității miocardice ca răspuns la stimuli (crește excitabilitatea miocardică - pozitiv
efect batmotrop, din greacă. eathmos - prag). În doze mari, glicozidele cardiace reduc excitabilitatea.
În insuficiența cardiacă, glicozidele cardiace cresc puterea și reduc frecvența contracțiilor miocardice (contracțiile devin mai puternice și mai rare). În același timp, crește volumul și debitul cardiac, aportul de sânge și oxigenarea organelor și țesuturilor se îmbunătățesc, crește fluxul sanguin renal și scade retenția de lichide în organism, scade presiunea venoasă și staza sângelui în sistemul venos. Ca urmare, edemul dispare, respirația scurtă, diureza crește. În plus, glicozidele cardiace au un efect direct asupra rinichilor. Blocarea Na + ,K + -ATOa 3b duce la inhibarea reabsorbției sodiului și la creșterea diurezei.
Preparatele de glicozide cardiace sunt obținute din materiale vegetale. În practica medicală se folosesc glicozide cardiace individuale și derivații lor semisintetici, precum și preparate galenice și novogalenice (pulberi, infuzii, tincturi, extracte).
Deoarece glicozidele cardiace sunt substanțe puternice, iar preparatele lor pot diferi semnificativ în activitate, înainte de a utiliza preparatele, se realizează standardizarea lor biologică - o evaluare a activității în comparație cu un preparat standard. De obicei, activitatea medicamentelor este determinată în experimente pe broaște și exprimată în unități de acțiune a broaștei (ICE). Un ICE corespunde dozei minime de medicament standard la care provoacă stop cardiac în sistolă la majoritatea broaștelor experimentale. Deci, 1 g de frunze de lupă ar trebui să conțină 50-66 ICE-uri, 1 g de digitoxină - 8000-10.000 ICE-uri, 1 g de celanidă - 14.000-16.000 ICE-uri și 1 g de strofantină - 44.000-56 ICE-uri. În plus, sunt utilizate unități de acțiune felină (CED) și porumbei (GED).
Glicozidele cardiace diferă nu numai prin activitatea lor biologică, ci și prin proprietățile lor farmacocinetice (viteza și gradul de absorbție, modelul de eliminare), precum și prin capacitatea lor de a se acumula la administrarea repetată. Ele diferă prin viteza de dezvoltare a efectului și durata acțiunii.
Digitoxina este o glicozidă găsită în frunzele digitalei purpurea. { Digitalispurpurea ), este un compus lipofil nepolar, prin urmare este aproape complet absorbit din tractul gastrointestinal, biodisponibilitatea sa este de 95-100%. Se leagă de proteinele plasmatice cu 90-97%. Digitoxina este metabolizată în ficat și excretată în urină sub formă de metaboliți și este, de asemenea, excretată parțial în bilă în intestin, unde suferă recirculare enterohepatică (reabsorbită din nou și intră în ficat); t 1/2 este de 4-7 zile.
Alocați digitoxină în interior sub formă de tablete pentru insuficiență cardiacă cronică și tahiaritmii supraventriculare. Medicamentul începe să acționeze după 2-4 ore (perioada de latentă) după administrare, efectul maxim se observă după 8-12 ore, durata de acțiune după o singură doză este de 14-21 de zile. Deoarece digitoxina este asociată în mare măsură cu proteinele, încet inactivate și excretate din organism, are o capacitate pronunțată de acumulare materială.
Digoxină - glicozidă lânoasă digitală { Digitala lanata ), fata de digitoxina, are o lipofilitate mai mica (polaritate mai mare). Bine absorbit din tractul gastrointestinal. Gradul și rata de absorbție din tabletele produse de diferite companii pot fi
variat. Biodisponibilitatea digoxinei atunci când este administrată oral este de 60-85%. Digoxina se leagă de proteinele plasmatice într-o măsură mai mică decât digitoxina (cu 25-30%). Digoxina este metabolizată doar într-o mică măsură și nemodificată (70-80% din doză) este excretată prin rinichi; t - 32-48 ore.La pacienții cu insuficiență renală cronică, clearance-ul renal al digoxinei este redus, ceea ce necesită o reducere a dozei.
Digoxina este principalul preparat al glicozidelor cardiace în practica clinică. Digoxina este utilizată pentru tahiaritmiile supraventriculare (fibrilație atrială, tahicardie paroxistică). Efectul antiaritmic al medicamentului este asociat cu inhibarea conducerii atrioventriculare, în urma căreia numărul de impulsuri de la atrii către ventriculi scade și ritmul contracțiilor ventriculare se normalizează. În acest caz, nu există o eliminare a aritmiei atriale. Alocați digoxină în interior și intravenos. Digoxina este utilizată pentru insuficiența cardiacă cronică și acută (administrată intravenos). În insuficiența cardiacă cronică, medicamentul se administrează pe cale orală sub formă de tablete. Efectul cardiotonic la administrare orala se dezvolta dupa 1-2 ore si atinge maxim in 8 ore.La administrare intravenoasa, efectul apare dupa 20-30 minute si atinge maxim dupa 3 ore.pana la 7 zile. Datorită capacității mai mici de a se lega de proteine și a excreției mai rapide din organism în comparație cu digitoxina, digoxina se acumulează mai puțin.
Pentru tratamentul insuficienței cardiace cronice, digoxina este utilizată în doze care asigură o concentrație terapeutică stabilă în sânge (0,8-2 ng/ml). În același timp, se prescrie mai întâi o doză de încărcare („saturatoare”) și apoi doze mici de întreținere. O doză zilnică individuală „saturatoare” de glicozide cardiace este doza la care se obține efectul optim fără semne de intoxicație. Această doză este atinsă empiric și poate să nu coincidă cu doza zilnică medie „saturatoare” calculată în funcție de greutatea corporală pentru majoritatea pacienților. Când se atinge „saturația” (o scădere a frecvenței cardiace la 60-70 bătăi / min, o scădere a edemului și dificultăți de respirație), se utilizează doze individuale de întreținere. Determinarea concentrației de digoxină în sânge (monitorizare) vă permite să optimizați dozarea medicamentului și să preveniți apariția efectelor toxice.
Dacă este imposibil să se efectueze monitorizarea, realizarea „saturației” se realizează folosind scheme speciale de digitalizare (digitalizare rapidă și lentă) cu monitorizare ECG constantă. Cea mai sigură și deci cea mai comună este schema de digitalizare lentă (în doze mici peste 7-14 zile).
Lanatoside C este o glicozidă primară (autentică) din frunzele de coada vulpii lânoase (Digitala lanata ), structura chimică, proprietăți fizico-chimice și farmacocinetice asemănătoare digoxinei. Atunci când este administrat pe cale orală, este absorbit oarecum într-o măsură mai mică (biodisponibilitatea este de 30-40%). Se leagă de proteinele plasmatice cu 20-25%. Metabolizat pentru a forma digoxină și metaboliți. Este excretat prin rinichi nemodificat, sub formă de digoxină și metaboliți, t - 28-36 ore.Indicatiile de utilizare sunt aceleasi ca si pentru digoxin. Are un efect mai „moale” (mai bine tolerat de pacienții vârstnici).
Strophanthin este o glicozidă cardiacă izolată din semințele de strophanthus neted (strophanthus gratus ) și strophanthus Kombe (strophanthus Kombe ) este polar-
ny conexiune, practic nu este absorbit din tractul gastrointestinal. Prin urmare, medicamentul este administrat intravenos. Actiunea strofantinei incepe dupa 5-10 minute, ajungand la maxim dupa 15-30 minute. Excretat prin rinichi nemodificat. Excretat complet din organism în 24 de ore.Strofantina practic nu se leagă de proteinele plasmatice și nu se acumulează în organism. Medicamentul are o acțiune rapidă și scurtă, depășește în activitate preparatele de lupă. Se aplica in insuficienta cardiaca acuta, se administreaza intravenos lent in solutie de glucoza.
Korglikon - un medicament care conține cantitatea de glicozide din frunzele landy-sha ( Convallaria majalis ). Prin natura acțiunii și proprietățile farmacocinetice, este aproape de strofantina. Are un efect puțin mai lung. Folosit în insuficiența cardiacă acută. Introduceți intravenos lent (în soluție de glucoză).
Glicozidele cardiace au o mică amploare de acțiune terapeutică, astfel încât efectul toxic al glicozidelor cardiace (intoxicația cu glicozide) este destul de comun.
Cu o supradoză de glicozide cardiace, apar atât tulburări cardiace, cât și extracardiace. Principalele efecte cardiace ale intoxicației cu glicozide:
aritmii, adesea sub formă de extrasistole ventriculare (contracții suplimentare) care apar după un anumit număr (unul sau două) de bătăi normale ale inimii (bigeminie - extrasistole după fiecare bătăi normale ale inimii, trigeminie - extrasistole după fiecare două contracții normale ale inimii) . Cauza extrasistolei este asociată cu o scădere a nivelului ionilor de potasiu din fibrele Purkinje și o creștere a automatismului, precum și cu o creștere excesivă a concentrației intracelulare de Ca. 2+ .
bloc atrioventricular parțial sau complet asociat cu o conducere afectată a impulsurilor prin nodul atrioventricular (datorită influențelor vagale crescute asupra inimii).
Cea mai frecventă cauză de deces în intoxicația cu glicozide cardiace este fibrilația ventriculară (pâlpâirea). În acest caz, contracțiile asincrone aleatorii ale mănunchiurilor individuale de fibre musculare apar la o frecvență de 450-600 pe minut, în urma cărora inima încetează să funcționeze.
Principalele efecte non-cardiace ale intoxicației cu glicozide:
dispepsie: greață, vărsături (apar în principal din cauza excitării zonei de pornire a centrului vărsăturilor);
deficiență de vedere (xantopsie) - vederea obiectelor din jur în culoarea galben-verde, asociată cu efectul toxic al glicozidelor cardiace asupra nervilor optici;
tulburări psihice: agitație, halucinații.
În plus, oboseală, slăbiciune musculară, dureri de cap,
iritatii ale pielii.
Factorii care cresc riscul de intoxicație sunt hipopotasemia și hipomagnezemia.
Pentru a elimina efectele toxice ale glicozidelor cardiace, aplicați:
pentru a elimina extrasistole ventriculare - medicamente antiaritmice blocante ale canalelor de sodiu (fenitoină, lidocaină), cu bloc atrioventricular, atropina este prescrisă pentru a elimina efectul vagului asupra inimii;